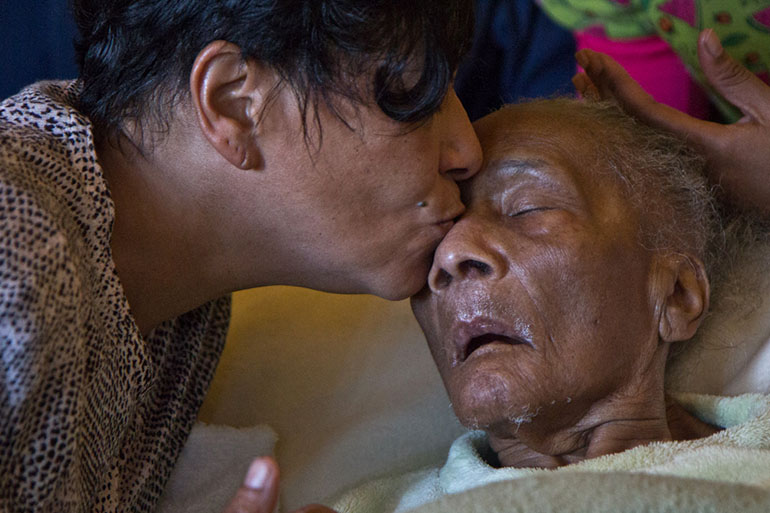
Durante los últimos 20 años la demencia ha estado lentamente robando la memoria y la capacidad de pensar de Ruth Pérez. Su hija, Angela Bobo, recuerda cuándo le quedó claro que su madre nunca más sería la misma.
“Ella empezó a combinar comidas que no van juntas, una hamburguesa con pescado en una olla. Mamá nunca cocinaba así”, dijo.
Madre e hija viven juntas en Yeadon, Pensilvania, en las afueras de Filadelfia.
Pérez es literalmente el corazón de su familia. Pasa la mayor parte de su día acurrucada debajo de una manta en un sillón reclinable en el centro de la sala de estar. La mujer de 87 años no parece darse cuenta de que su hija y nietos, ya adultos, van y vienen. Sin embargo, ellos mantienen una constante conversación unilateral con ella.
“Si la beso, tal vez se inclina hacia mí, y a veces asienta con su cabeza”, dijo Bobo. “A veces puede sonreír y decir sílabas como, ‘eh eh’”.
Pérez no puede levantar sus brazos ni mover sus piernas.
Un equipo rotativo formado por miembros de la familia se turna para cuidarla. Son experimentados y tienen rutinas y horarios, pero hace unos meses, la presión causada por estar acostada en un solo lugar creó una pequeña ampolla en la cadera de Pérez. La ampolla reventó y se convirtió en una escara que no terminaba de sanar.
“No podía curarla”, dijo Bobo. “Ya no sabíamos qué hacer porque no le encontrábamos la solución de ninguna forma”.
Alrededor de 44 millones de estadounidenses son cuidadores familiares que no reciben remuneración, como Bobo. A veces es un niño con necesidades especiales, aunque generalmente es una persona mayor, según un estimado del 2015 de la National Alliance for Caregiving (Alianza Nacional para el Cuidado). A menudo son mujeres que también tienen un trabajo de tiempo completo e hijos, aunque ahora el 40% de los cuidadores son hombres y los jóvenes millenials están cada vez más involucrados en la atención de un familiar en el hogar, dijo John Schall, CEO de Caregiver Action Network.
“En muchos casos, la gente aprende lo que tiene que hacer por sí mismos y eso es muy peligroso”, expresó Schall.
Y ocurre porque muchas personas no tienen los conocimientos necesarios. Treinta y tres estados han adoptado legislaciones que exigen que los centros médicos brinden entrenamiento básico o instrucciones a los cuidadores cuando un paciente regresa a su hogar después de haber estado internado, aunque la forma en que esto se lleva a cabo depende en gran parte del hospital.
Ken Everhart, un técnico jubilado de Carolina del Norte, se convirtió en el cuidador de su esposa, Genie, por unos meses, 10 años atrás, cuando los dos estaban en sus cincuenta.
“Lo que necesitábamos era que alguien me sentara en una clase y me dijera: ‘Así es cómo cambias las sábanas mientras ella aún está en la cama. Así es como tomas su presión arterial. Así es como controlas su respiración’”, dijo Everhart.
A Everhart le preocupaba que su esposa se le cayera mientras trataba de llevarla al baño. No estaba seguro de cuándo llamar al 911. Esa incertidumbre pesaba sobre Ken, especialmente luego de que Genie fue llevada de urgencia al hospital tres veces.
“Le di un sorbete para que bebiera mientras me fui a hacer una llamada telefónica. Estuve ausente sólo cinco minutos y al volver se estaba ahogando”, dijo. “Debería haberla sentado y no dejarle beber nada mientras no estuviera presente para vigilarla. Pero yo no lo sabía”.
Muchas familias no pueden permitirse el lujo de tener cuidadores entrenados. Contratar un cuidador profesional a domicilio por sólo unas horas semanales puede costar entre $10.000 y $ 15.000 por año.
“Cuando a los pacientes se les da el alta del hospital, generalmente salen rápido y enfermos”, dijo Susan McAllister, directora médica de calidad en la División de Medicina Hospitalaria de Cooper University Health Care en Camden, Nueva Jersey. Su equipo incluye trabajadores sociales, enfermeras domiciliarias y otras personas que ayudan a planificar el alta del paciente desde el hospital.
McAllister dijo que hoy en día es común llegar con un ataque al corazón, obtener medicamentos para abrir una arteria bloqueada y ser dado de alta sólo 48 horas después. La corta estadía en el hospital no es un problema, dijo, pero la transición al hogar debe hacerse adecuadamente.
En octubre, Minnesota se convirtió en el más reciente estado en aprobar una ley para preparar a cuidadores que potencialmente deberían atender a una persona enferma. California, Nueva Jersey, Oklahoma y Nueva York también tienen versiones de un programa para los que cuidan, el Caregiver Advise, Record, Enable (CARE) Act. A través de todo el país, AARP (organización sin fines de lucro, no partidaria, que ayuda a las personas mayores de 50 años) ha presionado fuertemente por estas propuestas.
Estas leyes generalmente requieren que los hospitales y las instalaciones de rehabilitación registren el nombre del cuidador en la ficha médica del paciente. Los centros médicos y de rehabilitación deben ofrecer a los cuidadores capacitación básica o instrucciones, y se supone que el cuidador debe ser notificado si un paciente es dado de alta y puesto al cuidado de otro miembro de la familia, o si regresó a su hogar.
McAllister dijo que el centro Cooper se dio cuenta de que se necesitaba hacer mucho más para asegurarse de que las personas pudieran sanar adecuadamente en casa. Desde el primer día, los cuidadores son parte del plan de alta del paciente, contó. El segundo día, una trabajadora social puede asistir a la familia en la búsqueda de la ayuda que necesitará en casa.
“Al tercer día, podemos comenzar a enseñarles dentro del hospital”, dijo McAllister.
Los hospitales no reciben pagos extras por estos pasos adicionales. Pero ahora, Medicare penaliza a los centros médicos con una sanción financiera si demasiados pacientes regresan al hospital y tienen que ser readmitidos. El Programa de Reducción de Readmisiones de Hospitales del gobierno federal fue creado bajo la Ley de Cuidado de Salud Asequible.
Muchos cuidadores domiciliarios dicen que la responsabilidad pesa mucho.
“Te asusta”, dijo Angela Bobo. “Cuando tengo dolor, puedo decirlo. Ella no puede decirme cuando está dolorida”. Así que cuando la escara de su madre no sanaba después de tantos días, “entonces es cuando me dije: ‘tengo que llevarla al médico, porque yo no sé qué está pasando’”.
Bobo llevó a su madre al médico. El doctor le escribió una receta diciendo que su mamá necesitaba más ayuda. De esa manera, Medicare pagó por la atención de un enfermero especializado en el hogar, y Angela Bobo tomó clases de limpieza y de vendaje para la herida de su madre. Ahora sabe qué hacer.
“Le dije que iba a empeorar antes de mejorar”, dijo David Wilson, el enfermero registrado de Crozer-Keystone Home Health Services que fue a la casa de Bobo. Es un especialista en cuidado de heridas, y su trabajo es visitar a domicilio.
“Para hacer que una herida se mejore, tienes que quitar el tejido muerto y empezar desde cero”, dijo Wilson.
Algunas enfermeras van a domicilio, hacen su trabajo y se van, pero Wilson dijo que enseñar es parte de su trabajo. Muchas veces él es quien anima a los cuidadores familiares reticentes que se preocupan pensando que lo harán mal.
“En el cuidado en el hogar, el desafío más grande es el miedo”, dijo Wilson.
Wilson recomendó un nuevo régimen de cuidados para la escara de Ruth Pérez, y la mujer recibió un colchón de aire que alivió la presión sobre su piel. Medicare también pagó por eso. El enfermero regresó varias veces para verificar cómo estaba la familia, y Bobo dijo que eso le dió más seguridad de que estaba haciendo las cosas correctamente al cuidar a su madre.
Este artículo es parte de una asociación que incluye el programa de salud de WHYY, The Pulse, NPR y Kaiser Health News.